افسردگی مقاوم به درمان چیست؟


به گزارش آرمان زنان دکتر مهسا کاشفی زاده، روانشناس و رواندرمانگر درباره افسردگی مقاوم به درمان توضیح می دهد: افسردگی مقاوم به درمان نوعی افسردگی است که به درمانهای معمول، مانند داروها و رواندرمانی، به خوبی پاسخ نمیدهد. افسردگی را زمانی مقاوم به درمان میدانند که فرد علیرغم مصرف حداقل دو داروی ضد افسردگی با دوز کافی و به مدت کافی، به مدت حداقل دو ماه، همچنان علائم افسردگی قابل توجهی را تجربه کند.
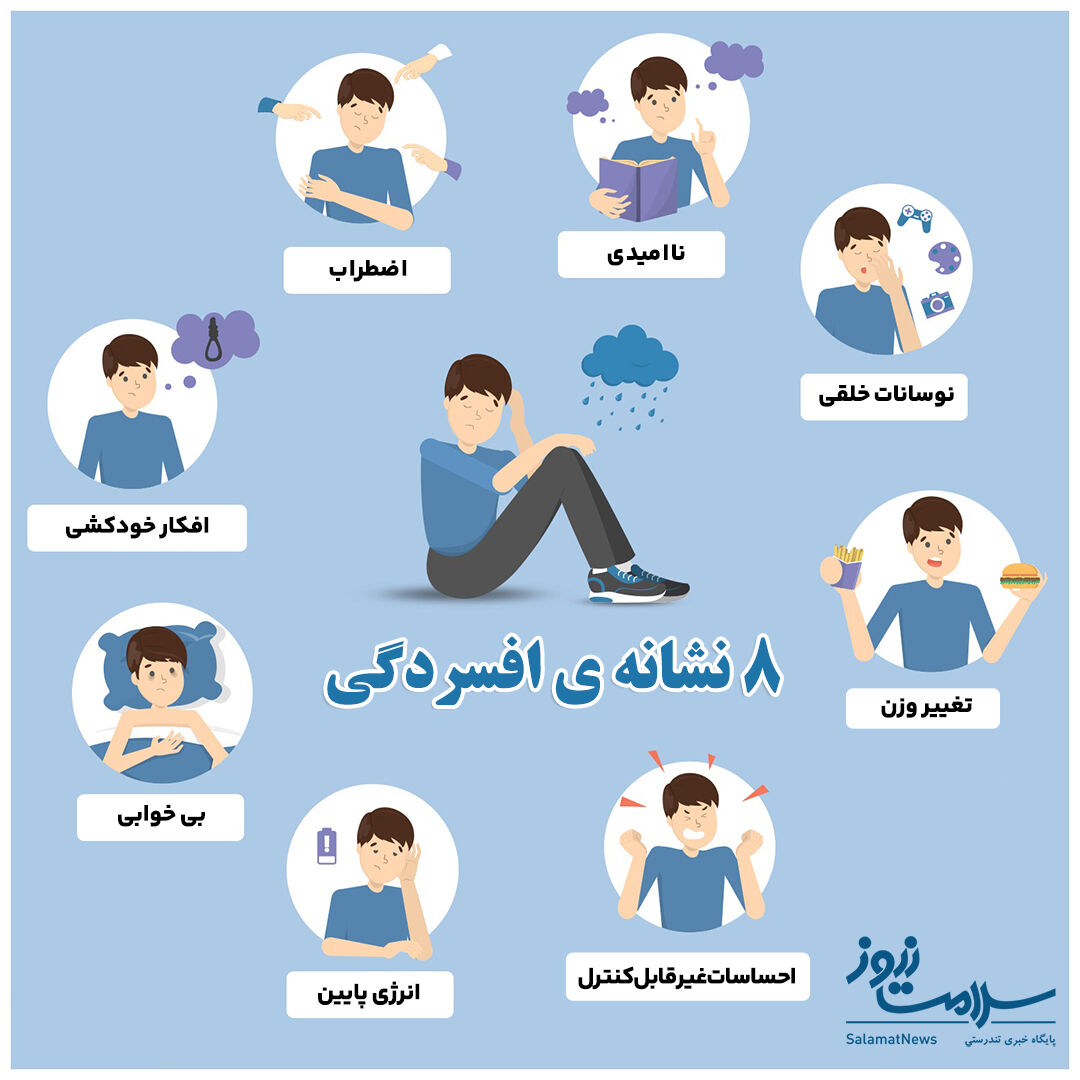
نشانههای افسردگی مقاوم به درمان
نشانههای افسردگی مقاوم به درمان (TRD) ممکن است مشابه نشانههای افسردگی معمولی باشد، اما با شدت و پایداری بیشتری همراه است. این نشانهها میتوانند به مدت طولانیتر ادامه داشته باشند و به درمانهای استاندارد پاسخ ندهند. برخی از نشانههای افسردگی مقاوم به درمان عبارتند از:
- حزن و اندوه پایدار: احساس غم، ناامیدی و بیارزشی که به طور مداوم و به مدت طولانی ادامه دارد.
- کاهش علاقه و لذت: عدم علاقه به فعالیتهایی که قبلاً لذتبخش بودهاند، از جمله فعالیتهای اجتماعی، شغلی و تفریحی.
- تغییرات در خواب: مشکلات خواب مانند بیخوابی یا خواب زیاد.
- تغییرات در اشتها و وزن: کاهش یا افزایش قابل توجه در اشتها و وزن بدن.
- خستگی و کاهش انرژی: احساس خستگی مداوم و کاهش انرژی که باعث کاهش توانایی در انجام فعالیتهای روزمره میشود.
- احساس بیارزشی یا گناه مفرط: احساسات شدید و مداوم از بیارزشی یا گناه که ممکن است غیرواقعی یا بزرگنماییشده باشد.
- مشکلات تمرکز و تصمیمگیری: ناتوانی در تمرکز، یادآوری جزئیات یا اتخاذ تصمیمات.
- بیقراری یا کندی روانی-حرکتی: احساس بیقراری یا کندی در حرکات و واکنشها.
- افکار مرگ یا خودکشی: افکار مکرر درباره مرگ، خودکشی یا برنامهریزی برای انجام آن.
در مورد افسردگی مقاوم به درمان، این نشانهها حتی پس از تلاش برای درمانهای مختلف و متعدد ادامه مییابند. این میتواند شامل عدم پاسخ به داروهای ضد افسردگی، رواندرمانی و سایر روشهای درمانی باشد.
نشانههای ویژهای که ممکن است نشاندهنده TRD باشند
- عدم بهبود با چندین نوع درمان: عدم پاسخ به دو یا چند داروی ضد افسردگی مختلف با دوز و مدت زمان کافی.
- تشدید یا طولانی شدن نشانهها: نشانهها به مرور زمان بدتر میشوند یا به مدت بسیار طولانی ادامه دارند.
- نیاز به ترکیب درمانها: نیاز به استفاده از ترکیبی از داروها و روشهای درمانی دیگر برای دستیابی به بهبود جزئی.
- همراهی با سایر اختلالات روانی: وجود اختلالات روانی همزمان مانند اضطراب، اختلال دوقطبی یا اختلالات شخصیتی که ممکن است به پیچیدگی درمان بیافزایند.
علل افسردگی مقاوم به درمان
افسردگی مقاوم به درمان (TRD) میتواند ناشی از ترکیبی از عوامل بیولوژیکی، روانی، و اجتماعی باشد. برخی از علل و عوامل مرتبط با TRD عبارتند از:
عوامل بیولوژیکی
- عوامل ژنتیکی: استعداد ژنتیکی ممکن است نقش مهمی در مقاومت به درمان داشته باشد. افراد با سابقه خانوادگی افسردگی یا سایر اختلالات روانی ممکن است بیشتر در معرض TRD باشند.
- عدم تعادل شیمیایی مغز: ناهنجاریهای در سیستمهای نوروترانسمیتر مانند سروتونین، نوراپینفرین، و دوپامین میتوانند به مقاومت در برابر داروهای ضد افسردگی منجر شوند.
- تغییرات ساختاری مغز: تغییرات در ساختار و عملکرد نواحی مغزی مانند هیپوکامپ، آمیگدال، و قشر پیشانی میتواند در TRD نقش داشته باشد.
- مشکلات سلامت جسمانی: بیماریهای جسمانی مزمن مانند دیابت، بیماری قلبی، یا اختلالات تیروئیدی میتوانند به تشدید افسردگی و مقاومت به درمان کمک کنند.
عوامل روانی
- اضطراب همزمان: وجود اضطراب یا اختلالات اضطرابی همراه با افسردگی میتواند به پیچیدگی درمان و مقاومت به آن منجر شود.
- اختلالات شخصیتی: اختلالات شخصیتی مانند اختلال شخصیت مرزی (BPD) میتوانند فرایند درمان را دشوارتر کنند.
- تروما و استرسهای روانی: تجربههای تروما، سوءاستفاده، یا استرسهای روانی مداوم میتوانند به مقاومت در برابر درمانهای معمول منجر شوند.
- افکار و رفتارهای منفی: الگوهای فکری منفی و رفتارهای ناسازگارانه میتوانند تأثیر درمان را کاهش دهند.
عوامل اجتماعی
- عدم حمایت اجتماعی: نبود حمایت کافی از سوی خانواده، دوستان، و جامعه میتواند درمان افسردگی را دشوارتر کند.
- مشکلات مالی و اقتصادی: مشکلات مالی و اقتصادی میتوانند به استرس و تشدید افسردگی منجر شوند.
- تعارضات خانوادگی و زناشویی: مشکلات خانوادگی و زناشویی میتوانند درمان را پیچیدهتر کنند.
عوامل مرتبط با درمان
- تشخیص نادرست: تشخیص نادرست نوع یا شدت افسردگی میتواند به استفاده از درمانهای نامناسب منجر شود.
- دوز ناکافی دارو: استفاده از دوزهای ناکافی دارو یا عدم رعایت مدت زمان مورد نیاز برای اثرگذاری داروها میتواند به مقاومت منجر شود.
- عدم رعایت برنامه درمانی: عدم پیروی دقیق از برنامه درمانی توسط بیمار میتواند اثربخشی درمان را کاهش دهد.
- تداخلات دارویی: تداخلات بین داروهای مختلف میتواند تأثیر داروهای ضد افسردگی را کاهش دهد.
درمان افسردگی مقاوم به درمان نیازمند ارزیابی دقیق و جامع توسط تیمی از متخصصان روانپزشکی، روانشناسی، و سایر حرفههای بهداشتی است تا بتوانند بهترین رویکردهای درمانی را برای هر فرد به صورت منحصر به فرد طراحی کنند.
راههای درمان افسردگی مقاوم به درمان
درمان افسردگی مقاوم به درمان (TRD) نیازمند رویکردهای جامع و چندبعدی است. در ادامه، برخی از روشهای درمانی که میتوانند در مدیریت TRD مؤثر باشند، آورده شده است:
1. تغییر و تنظیم داروها
- تغییر دارو: تغییر داروی ضد افسردگی به داروی دیگری از همان گروه یا گروههای دیگر ممکن است مؤثر باشد.
- ترکیب داروه: استفاده از ترکیب چندین داروی ضد افسردگی یا افزودن داروهایی از سایر گروههای دارویی مانند آنتیسایکوتیکها، داروهای ضد اضطراب یا تثبیتکنندههای خلق میتواند به بهبود کمک کند.
- افزایش دوز دارو: در برخی موارد، افزایش دوز داروی فعلی میتواند مؤثر باشد، اما باید تحت نظر پزشک انجام شود.
2. رواندرمانیهای تخصصی
- درمان شناختی-رفتاری (CBT): این نوع درمان به بیمار کمک میکند الگوهای فکری منفی و رفتارهای ناسازگارانه را تغییر دهد.
- درمان بینفردی (IPT): این روش بر بهبود روابط بینفردی و حل مشکلات مرتبط با آن تمرکز دارد.
- درمان رفتاری دیالکتیکی (DBT): این نوع درمان برای افرادی که به اختلالات شخصیتی مبتلا هستند، مفید است.
3. درمانهای فیزیکی
- الکتروشوک درمانی (ECT): این روش برای افرادی که به درمانهای دیگر پاسخ نمیدهند، مؤثر است. ECT شامل تحریک الکتریکی مغز است که به بهبود علائم افسردگی کمک میکند.
- تحریک مغناطیسی ترانسکرانیال (TMS): این روش شامل استفاده از میدانهای مغناطیسی برای تحریک نواحی خاصی از مغز است که در افسردگی نقش دارند.
- تحریک عصب واگوس (VNS): این روش شامل تحریک الکتریکی عصب واگوس است که به بهبود علائم افسردگی کمک میکند.
4. درمانهای جدید و تجربی
- کتامین و اسکتامین: این داروها به صورت تزریقی یا اسپری بینی برای درمان افسردگی مقاوم به درمان مورد استفاده قرار میگیرند و نتایج امیدوارکنندهای نشان دادهاند.
- داروهای ضد التهاب: برخی تحقیقات نشان دادهاند که التهاب میتواند در افسردگی نقش داشته باشد، بنابراین داروهای ضد التهاب ممکن است مفید باشند.
5. درمانهای مکمل و جایگزین
- مدیتیشن و یوگا: این روشها میتوانند به کاهش استرس و بهبود خلق و خو کمک کنند.
- طب مکمل و جایگزین: مانند مصرف مکملهای غذایی (مانند اسیدهای چرب امگا-3، ویتامینها و مواد معدنی) که ممکن است به بهبود علائم کمک کنند.
- تغییرات در سبک زندگی: شامل افزایش فعالیتهای بدنی، بهبود رژیم غذایی، و خواب کافی میتواند به بهبود علائم افسردگی کمک کند.
6. حمایت اجتماعی و خانوادگی
- گروههای حمایتی: شرکت در گروههای حمایتی میتواند به افراد کمک کند تا احساس تنهایی کمتری داشته باشند و از تجربیات دیگران بهرهمند شوند.
- مشاوره خانوادگی: مشاوره خانوادگی میتواند به بهبود روابط خانوادگی و کاهش استرسهای مرتبط کمک کند.
درمان افسردگی مقاوم به درمان نیازمند یک رویکرد چندبعدی و تیمی است که شامل تنظیم دقیق داروها، استفاده از رواندرمانیهای تخصصی، بهرهگیری از درمانهای فیزیکی و جدید، و تغییرات در سبک زندگی و حمایت اجتماعی است.